
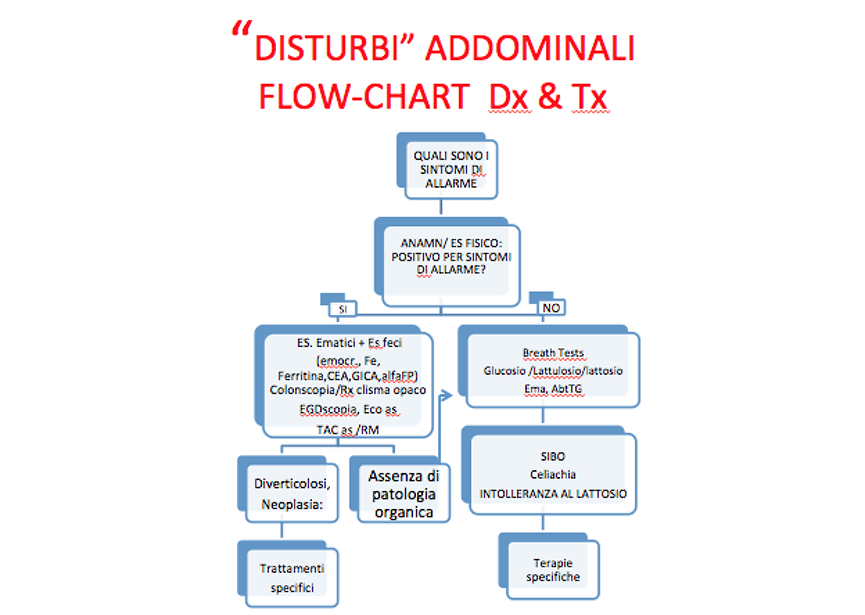
La dizione “disturbi addominali” è volutamente vaga e comprende sintomi diversi, dal senso di malessere indefinito, al dolore addominale di ogni intensità e caratteristica, al senso di gonfiore e tensione, che ogni singolo paziente può calibrare da insignificante a intollerabile. Solitamente tale dizione è fusa e confusa con il termine ancora più generico, ma più medicale, di dispepsia oppure con l’altro, non meno generico, di sindrome dell’intestino irritabile (IBS).
L’obiettivo di questa flow-chart è di aiutare il Medico Pratico nella soluzione dei problemi clinici quotidiani, di fronte a situazioni cliniche che corrono il rischio di essere etichettate genericamente come dispepsia o IBS, ma che possono, e debbono, essere precisate dal punto di vista diagnostico e, conseguentemente, terapeutico.
Escludere neoplasie degli organi addominali è il primo obiettivo.
Aiuti importanti al raggiungimento di tale obiettivo ci vengono dall’anamnesi e dalla Medicina basata sull’evidenza.
L’anamnesi e l’esame obiettivo ci consentono di capire se sono presenti sintomi di allarme e fattori di rischio, che ci indirizzano correttamente (calo ponderale >10%; anemizzazione, emorragia digestiva, inappetenza severa, masse addominali, versamento peritoneale; presenza di malattie infiammatorie croniche dell’intestino o IBD, poliposi familiare, familiarità per cancro, HNPCC, fumo, alcol, sovrappeso, dieta ricca in carni rosse e insaccati ETC.)
L’epidemiologia ci guida e orienta sulla maggiore o minore possibilità di neoplasie in una data fascia di età o di sesso in una data area geografica. Sappiamo per esempio che in Italia, in assenza di sintomi di allarme, sotto l’età di 45 anni, il tumore gastrico è virtualmente inesistente e che negli uomini è più frequente che nelle donne, (con un’incidenza standardizzata rispettivamente del 19/105 e 8/105, mentre in Piemonte è discretamente più bassa: 16/105 e 6/105, rispettivamente) (1). Il cancro del colon retto nell’Italia settentrionale ha un’incidenza del 66,5/105 (M: 70/105; F:43/105) e l’età più colpita è quella oltre i 50 anni (1). Il cancro del pancreas ha un’incidenza nel nostro Paese del 9,2/105 , con un rapporto M:F= 1:1.
In presenza di sintomi di allarme è necessario procedere ad esami anche invasivi (EGDscopia, Colonscopia, TAC, RM etc), onde porre diagnosi di sicurezza e trattamento idoneo.
Con questi dati in mente, tuttavia, in assenza di sintomi di allarme, si possono evitare, in una percentuale importante di casi, indagini invasive, socialmente e individualmente costose, e ottenere un inquadramento diagnostico e terapeutico corretto, con soddisfazione del Paziente e del Medico.
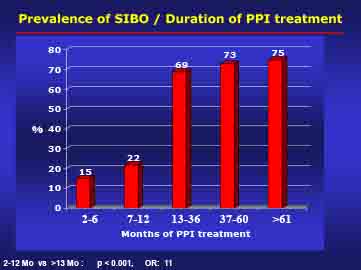
Con l’aiuto di un’attenta anamnesi farmacologica è inoltre possibile individuare ulteriori utili informazioni. Alcuni farmaci, infatti, come gli Inibitori della Pompa Protonica (IPP), gli antibiotici, l’allopurinolo, gli psicolettici, gli Inibitori selettivi del re-uptake della serotonina (citalopram, fluoxetina, paroxetina ETC) possono indurre sintomi variabili, da sfumati a molto severi, dal gonfiore , al dolore addominale, alle alterazioni dell’alvo, prevalentemente di tipo diarroico, fino alla malnutrizione , con modificazioni importanti dell’ecoflora intestinale (2, 3). In particolare gli IPP possono causare sovraccescita batterica dell’intestino tenue (SIBO) con un’incidenza del 50% dopo 1 anno e del 75% dopo 5 anni di trattamento continuo a dose piena (Figg 1 e 2) (2).
L’anamnesi e l’esame obiettivo ci consentono di capire se sono presenti sintomi di allarme e fattori di rischio, che ci indirizzano correttamente (calo ponderale >10%; anemizzazione, emorragia digestiva, inappetenza severa, masse addominali, versamento peritoneale; presenza di malattie infiammatorie croniche dell’intestino o IBD, poliposi familiare, familiarità per cancro, HNPCC, fumo, alcol, sovrappeso, dieta ricca in carni rosse e insaccati ETC.)
L’epidemiologia ci guida e orienta sulla maggiore o minore possibilità di neoplasie in una data fascia di età o di sesso in una data area geografica. Sappiamo per esempio che in Italia, in assenza di sintomi di allarme, sotto l’età di 45 anni, il tumore gastrico è virtualmente inesistente e che negli uomini è più frequente che nelle donne, (con un’incidenza standardizzata rispettivamente del 19/105 e 8/105, mentre in Piemonte è discretamente più bassa: 16/105 e 6/105, rispettivamente) (1). Il cancro del colon retto nell’Italia settentrionale ha un’incidenza del 66,5/105 (M: 70/105; F:43/105) e l’età più colpita è quella oltre i 50 anni (1). Il cancro del pancreas ha un’incidenza nel nostro Paese del 9,2/105 , con un rapporto M:F= 1:1.
In presenza di sintomi di allarme è necessario procedere ad esami anche invasivi (EGDscopia, Colonscopia, TAC, RM etc), onde porre diagnosi di sicurezza e trattamento idoneo.
Con questi dati in mente, tuttavia, in assenza di sintomi di allarme, si possono evitare, in una percentuale importante di casi, indagini invasive, socialmente e individualmente costose, e ottenere un inquadramento diagnostico e terapeutico corretto, con soddisfazione del Paziente e del Medico.
Con l’aiuto di un’attenta anamnesi farmacologica è inoltre possibile individuare ulteriori utili informazioni. Alcuni farmaci, infatti, come gli Inibitori della Pompa Protonica (IPP), gli antibiotici, l’allopurinolo, gli psicolettici, gli Inibitori selettivi del re-uptake della serotonina (citalopram, fluoxetina, paroxetina ETC) possono indurre sintomi variabili, da sfumati a molto severi, dal gonfiore , al dolore addominale, alle alterazioni dell’alvo, prevalentemente di tipo diarroico, fino alla malnutrizione , con modificazioni importanti dell’ecoflora intestinale (2, 3). In particolare gli IPP possono causare sovraccescita batterica dell’intestino tenue (SIBO) con un’incidenza del 50% dopo 1 anno e del 75% dopo 5 anni di trattamento continuo a dose piena (Figg 1 e 2) (2).
Fig.1
Incidenza della SIBO nei pazienti trattati per 1 anno con inibitori della pompa protonica, a dose piena, (PPI) e rispettivamente nei pazienti con sindrome dell’intestino irritabile (IBS) e nei soggetti sani di controllo (HC) (2).
Fig.1
Incidenza della SIBO nei pazienti trattati per 1 anno con inibitori della pompa protonica, a dose piena, (PPI) e rispettivamente nei pazienti con sindrome dell’intestino irritabile (IBS) e nei soggetti sani di controllo (HC) (2).

Pertanto, una volta escluse condizioni patologiche come la celiachia e l’intolleranza al lattosio (con un semplice esame del sangue, l’abtTG, e con il breath test al lattosio), percorsi mentalmente i passaggi logici della flow-chart sui Disturbi Addominali, considerando analiticamente e criticamente l’anamnesi farmacologica, il Medico Pratico si trova di fronte a una situazione clinica, che possiamo definire “funzionale”, e che spesso può essere inquadrata in un’alterazione della flora batterica intestinale e nella SIBO, in particolare.
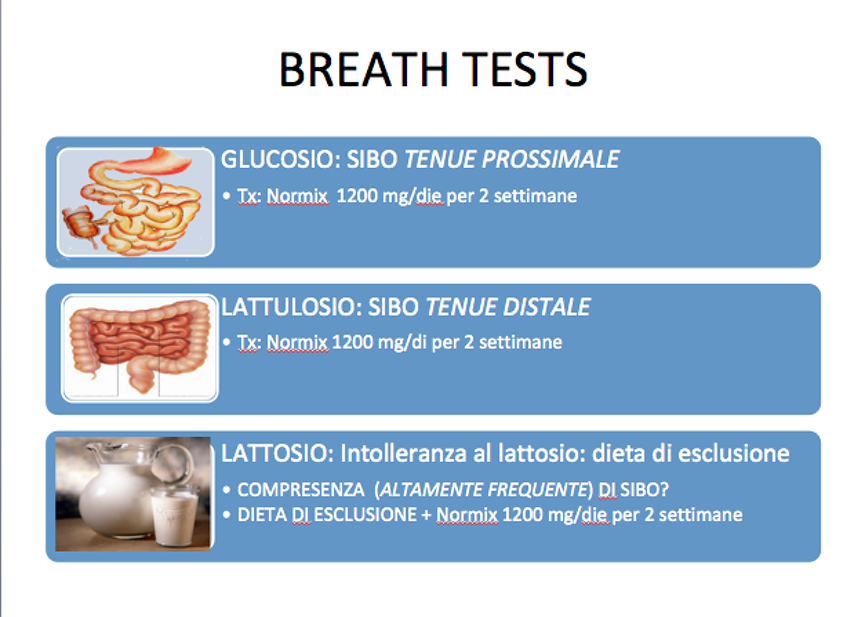
Può essere utile, a questo punto, confermare la diagnosi con un Breath test che può essere al glucosio, al lattulosio o al lattosio.
Il breath test al glucosio è indicato per la diagnosi di SIBO “alta”, cioè localizzata nel tratto digestivo alto (duodeno e digiuno).
Il breath test al lattulosio può essere utile nella diagnosi della SIBO “bassa”, cioè localizzata all’ileo, dove il glucosio, prontamente assorbibile, potrebbe non arrivare per essere metabolizzato dai batteri in eccesso eventualmente presenti nell’ileo, mentre il lattulosio vi giunge facilmente.
Il breath test al lattosio, disaccaride composto da glucosio e galattosio, oltre a darci una diagnosi di sicurezza di intolleranza al lattosio, consente di porre diagnosi di SIBO, nel caso di presenza di presenza di batteri in sovraccrescita nei tratti digestivi superiori, segnalando tale evenienza con un precoce picco di H2 o di CH4 nell’espirato raccolto.
Ora è noto che la SIBO dà sintomi che si confondono con quelli della IBS. Viene valutato che, in realtà, l’IBS nasconde/simula una SIBO nel 20-40% dei casi, a seconda dell’area geografica e abitudini alimentari e farmacologiche della popolazione. Se si aggiungono i casi dei pazienti in trattamento con IPP per più di 1 anno, con un rischio di contrarre la SIBO superiore al 50%, si evince facilmente che la percentuale di pazienti che possono ricevere una diagnosi e un trattamento corretto,pensando a questa possibilità, è tutt’altro che trascurabile.
Mentre per un’alterazione lieve, qualitativo/quantitativa, della flora batterica intestinale può essere sufficiente un trattamento standard con Rifaximina (400 mg x 2/die per 1 settimana), seguito da un “condizionamento” con probiotici (Bifidobatteri e/o Lattobacilli, in particolare) per 1 settimana, per la SIBO la terapia deve essere più consistente e prolungata, se si vuole raggiungere un tasso di guarigione alto (>90%). In quest’ultimo caso la posologia consolidata è di 400 mg x3/die per 2 settimane, meglio se seguita da un periodo di trattamento con probiotici per 2 settimane.
In caso di recidiva della SIBO, prevedibile se persiste la causa, è possibile un ri-trattamento con Rifaximina alla stessa posologia e durata. Altri antibiotici (Ciprofloxacina, Levofloxacina, Metronidazolo etc.) possono essere considerati, da soli o in associazione con Rifaximina, nei casi più difficili.
Gli antibiotici sistemici,tuttavia, possono avere un’incidenza di effetti collaterali superiore alla Rifaximina, antibiotico ad azione topica, mirata, con una percentuale di assorbimento < 1%.
L’augurio e l’obiettivo di questa impostazione di lavoro sono che con elementari indagini anamnestiche e misure diagnostiche semplificate sia possibile raggiungere una qualificata condotta diagnostico-terapeutica, con soddisfazione del Paziente e del Medico e risparmio della spesa economica individuale e sociale, per riduzione degli esami invasivi e del ricorso ripetuto alle strutture mediche del territorio e specialistiche.
BIBLIOGRAFIA
1) Incidence and mortality cancer trends of the Italian Network of cancer Registries (AIRTUM) 1998-2005. Epidemiologia & Prevenzione 2009;33:1926-50.
2)Lombardo L, Foti M, Ruggia O, Chiecchio A. Increased incidence of small intestinal bacterial overgrowth during proton pump inhibitor therapy. Clin Gastroenterol & Hepatol 2010;8:504-8.
3)Pilotto A, Franceschi M, Vitale D et al. For FIRI and SOFIA project. The prevalence of diarrhea and its association with drug use in elderly outpatients: a multicentre study. Am J Gastroenterol 2008;103:2816-23.


GUIDA ALLA FLOW-CHART
“DISTURBI ADDOMINALI”
La presente flow-chart è intesa a fornire una guida clinica in presenza di disturbi addominali incentrati soprattutto su alterazioni croniche dell’alvo, specie di tipo prevalentemente diarroico, accompagnate da meteorismo intestinale.
1) SINTOMI e SEGNI di ALLARME:
Anoressia, Calo ponderale >10%, Anemia (Hb<10), Enterorragia,
Sintomi di reflusso e/o vomito persistenti, non rispondenti a trattamento medico standard,
Massa addominale palpabile, Versamento peritoneale,
In presenza di uno di essi è necessario effettuare esami diagnostici anche strumentali al fine di chiarire inequivocabilmente il quadro clinico (Esofagogastroduodenoscopia, colonscopia, ECO AS TAC AS e/o AI con mdc, RM).
In assenza di essi, nei pazienti di età inferiore a 45 anni, la Società Americana di Endoscopia Digestiva (ASGE) e le Società Italiane di Gastroenterologia e di Endoscopia Digestiva (SIGE, SIED) considerano non indicato eseguire una Esofagogastroduodenoscopia per disturbi dispeptici (1,2).
Per quanto riguarda la colonscopia, essa è indicata per diarrea cronica di natura non conosciuta, ma anche come screening nei soggetti asintomatici di età superiore a 50 anni, in funzione anche dell’area geografica di appatenenza e della familiarità per neoplasia.
La TAC e la RM dell’addome vanno eseguiti qualora si sospetti una patologia morfologicamente evidenziabile a carico degli organi addominali.
2) ANAMNESI
L’anamnesi deve essere completa, anche farmacologica, compresi
- i farmaci “omeopatici” e “naturali”, specie se di provenienza estera, da Paesi in via di sviluppo;
- gli inibitori della pompa protonica (IPP), molto diffusi e venduti anche come “farmaci da banco” o OCT;
- neurolettici, inibitori del re-uptake della serotonina, ansiolitici etc , che possono causare una SIBO, di non immediata diagnosi se non vi si pone attenzione (3,4).
- Inoltre bisogna considerare tutte le condizioni che possono causare disordini motori intestinali di natura neuropatica (Diabete Mellito, Insufficienza renale cronica, Uso cronico di alcol, Sindrome dell’intestino Irritabile, favorenti in varia misura, ma comunque significativa, una sovraccrescita batterica dell’intestino tenue (SIBO) (5,6,7).
3) BREATH TESTS
- Il Breath test al Glucosio è l’esame d’elezione consigliato dal board di esperti riunitosi a Roma nel 2009 per la diagnosi di SIBO (8). Tuttavia esso presenta l’inconveniente di essere poco o affatto sensibile per la diagnosi di sovrainfezione batterica dei tratti distali dell’intestino tenue, in quanto il glucosio può essere assorbito prima che giunga a contatto con eventuali batteri in sovraccrescita nell’ ileo.
- Il breath test al Lattulosio ha una sensibilità diagnostica superiore a quella del glucosio, in quanto può raggiungere più facilmente i tratti distali dell’intestino tenue, ma ha una specificità inferiore, in quanto può ridurre il tempo di transito intestinale e dare falsi positivi (perché raggiunge prima il colon).
- Il Breath test al Lattosio è indicato per accertare l’intolleranza alimentare al lattosio, condizione clinica molto comune, più trascurata che diagnosticata. Questo test ha il notevole vantaggio di fornire 2 informazioni con un unico esame: a)accerta l’intolleranza al lattosio; b)accerta l’eventuale SIBO associata a tale condizione, associazione tutt’altro che infrequente (9,10). Ciò è molto importante in quanto, spesso, i pazienti permangono sintomatici anche se seguono con scrupolo la dieta di esclusione del lattosio, anche in tracce. E’ esperienza diretta che ciò può essere dovuto alla SIBO concomitante, causa di sintomi addominali anche severi fin quando non viene correttamente trattata.
4)EmA, AbtTG
Gli anticorpi anti-endomisio e anti-transglutaminasi tissutali servono a diagnosticare in modo non invasivo la celiachia, con un’ottima performance diagnostica (>96%). Anche in questo caso la persistenza dei sintomi nonostante una corretta dieta di esclusione del glutine potrebbe essere dovuta alla SIBO, frequentemente associata, e che va correttamente trattata (11).
5)DIVERTICOLITE
Dopo la guarigione della diverticolite con terapia antibiotica sia per via parenterale (es.: Ciprofloxacina, Levofloxacina) che per via orale (es.: Rifaximina) a seconda della gravità clinica, si pone il problema della prevenzione delle recidive infiammatorie dei diverticoli, che anatomicamente costituiscono un persistente fattore di rischio.
Un modo sicuramente efficace di prevenzione della diverticolite è risultato il trattamento continuativo di 1 settimana al mese al dosaggio di 400 mgx2/die, per lunghi periodi , almeno 1 anno (12,13).
BIBLIOGRAFIA
1)American Society for Gastrointestinal Endoscopy (ASGE). Appropriate use of Gastrointestinal Endoscopy. Gastrointest Endosc 2000;6:831-7
2)Manes G, Balzano A, Marone P et al. Appropriateness and diagnostic yield of Gastrointestinal Endoscopy in an open access endoscopy system: a prospective observational studybased on Maastricht guidelines. Aliment Pharm Ther 2002;16:105-10.
3)Lombardo L, Foti M, Ruggia O, Chiecchio A. Increased incidence of small intestinal bacterial overgrowth during proton pump inhibitor therapy. Clin Gastroenterol Hep 2010;8:504-8.
4)Pilotto A, Franceschi M, Vitale D et al. The prevalence of diarrhea nad its association with drug use in elderly outpatients: a multicentre study. Am J Gastroenterol2008;103:2816-23.
5)Strid H, Simren M, Stotzer PO et al. Patients with chronic renal failure have small intestinal motility and a high prevalence of small intestinal bacterial overgrowth. Digestion 2003;67:129-37.
6)Hauge T, Persson J, Danielsson D. Mucosal bacterial growth in the upper gastrointestinal tract in alcoholics (heavy drinkers. Digestion 1997;58:591-5.
7)Peralta S, Cottone C, Doveri Tet al. Small intestinal bacterial overgrowth and irritable bowel syndrome-related symptoms. Experience with rifaximin. World J Gastroenterol 2009;15(21):2628-31.
8)Gasbarrini A, Corazza GR, Gasbarrini G et al. Methodology and indications of H2 breath testing in gastrointestinal diseases:the Rome consensus conference. Aliment Pharmacol Ther 2009;29:1-49.
9)Javed Y, Zaigham A, Rustam K et al. Small intestinal bacterial overgrowth and lactose intollerance contribute to irritable bowel syndrome symptomatology in Pakistan. Saudi J Gastroenterol 2011;17(6)371-5
10)Lombardo L, Dati personali.
11)Tursi A, Brandimarte G, Giorgetti GM. High prevalence of small intestinal bacterial overgrowth in celiac patients with persistence of gastrointestinal symptoms after gluten withdrawl. Am J Gastroenterol 2003;98:839-43.
12)Bianchi M, Festa V, Moretti A et al. Meta-analysis: long-term therapy with rifaximin in the management of uncomplicated diverticular disease. Aliment Pharmacol Ther 2011;33:902-10.
13) Lanas A, Ponce J Bignamini A et al. Rifaximin plus fiber supplementation alone to prevent diverticulitis recurrence: A proof-of-concept study. Submitted for publication.

